
Uważa się, że cukrzyca rozwija się u osób spożywających dużo słodyczy. W rzeczywistości jest to znacznie bardziej złożona patologia, która tylko częściowo zależy od odżywiania i może rozwinąć się u każdej osoby.
Cukrzyca: definicja choroby
Cukrzyca (DM) to grupa chorób związanych z zaburzeniami metabolicznymi. Osoby chore na cukrzycę nie mogą prawidłowo trawić węglowodanów. W rezultacie znacznie wzrasta w nich stężenie glukozy (cukru we krwi).
Glukoza to rodzaj cukru, który służy jako główne źródło energii w organizmie.
Nadmiar glukozy działa toksycznie i niszczy ściany naczyń krwionośnych, włókien nerwowych i narządów wewnętrznych.
Cukrzyca rozwija się z różnych powodów. Niektóre typy chorób mają podłoże genetyczne, inne zaś związane są ze stylem życia lub czynnikami środowiskowymi.
Nazwę choroby nadali starożytni Grecy. W tłumaczeniu z języka greckiego διαβαίνω oznacza „przechodzić", co odnosi się do głównego objawu cukrzycy, wielomoczu lub częstego oddawania moczu. Z tego powodu człowiek stale traci płyny i stara się je uzupełnić, pijąc jak najwięcej wody.
Jednak nie zawsze tak jest. Niektóre formy cukrzycy mogą przez długi czas rozwijać się bezobjawowo lub objawiać się tak łagodnie, że dana osoba nawet nie zauważa, że coś jest nie tak. I nawet przy typowym przebiegu choroby często mija wiele lat, zanim nadmiar glukozy we krwi doprowadzi do rozwoju objawów choroby. Co więcej, przez cały ten czas osoba znajduje się w stanie hiperglikemii, a w chwili rozpoznania ma już poważne, nieodwracalne zaburzenia nerek, naczyń krwionośnych, mózgu, nerwów obwodowych i siatkówki.
Choroba powoduje znaczne uszkodzenia organizmu. Bez leczenia nadmiar glukozy może prowadzić do pogorszenia funkcji nerek, serca i komórek nerwowych. Ale takim powikłaniom można zapobiec. Współcześni lekarze mają wystarczająco dużo skutecznych leków i technik leczenia cukrzycy.
Rozpowszechnienie
W 2019 r. cukrzyca była bezpośrednią przyczyną 1, 5 miliona zgonów na całym świecie. Co więcej, w prawie połowie przypadków choroba była śmiertelna u osób poniżej 70. roku życia. Druga połowa pacjentów zmarła z powodu powikłań choroby: niewydolności nerek, uszkodzenia serca i naczyń.

Oprócz ludzi na cukrzycę chorują także zwierzęta. Na przykład psy i koty.
W latach 2000–2019 współczynnik umieralności z powodu cukrzycy w krajach rozwiniętych wzrósł o 3%, a w krajach o niższych średnich dochodach o 13%. Jednocześnie prawdopodobieństwo śmierci z powodu powikłań choroby u osób w wieku od 30 do 70 lat spadło na całym świecie o 22%. Uważa się, że jest to spowodowane lepszą diagnostyką cukrzycy i skutecznymi metodami wczesnego zapobiegania jej powikłaniom.
Klasyfikacja cukrzycy
W naszym kraju stosujemy klasyfikację cukrzycy zatwierdzoną przez Światową Organizację Zdrowia w 1999 roku.
Cukrzyca typu I
W przypadku tego typu choroby trzustka wytwarza niewielką ilość hormonu insuliny, który jest niezbędny do transportu glukozy do komórek. W rezultacie glukoza dostająca się do krwi nie może zostać całkowicie wchłonięta przez komórki, pozostaje w naczyniach, jest transportowana do tkanek i stopniowo je niszczy.
W zależności od przyczyny dysfunkcji trzustki, cukrzycę typu I dzieli się na dwa podtypy: immunologiczną i idiopatyczną.
Cukrzyca o podłożu immunologicznymwynik autoimmunologicznego zniszczenia komórek trzustki, w wyniku którego układ odpornościowy błędnie atakuje własną zdrową tkankę. Cukrzyca zwykle rozpoczyna się w dzieciństwie lub w okresie dojrzewania, ale może rozwinąć się u osób w każdym wieku.
Cukrzyca o podłożu immunologicznym jest często powiązana z innymi chorobami autoimmunologicznymi, takimi jak choroba Gravesa-Basedowa, zapalenie tarczycy Hashimoto, choroba Addisona, bielactwo nabyte lub niedokrwistość złośliwa.

Cukrzyca typu 1 rozwija się najczęściej u dzieci i młodzieży, chociaż może wystąpić w każdym wieku.
Cukrzyca idiopatyczna.Rzadki wariant choroby. U takich pacjentów nie występują laboratoryjne objawy uszkodzenia autoimmunologicznego, ale obserwuje się objawy bezwzględnego niedoboru insuliny.
Cukrzyca typu II
W tym przypadku trzustka wytwarza wystarczającą ilość insuliny, ale komórki są na nią niewrażliwe lub oporne, więc nie mogą wchłaniać glukozy i gromadzi się ona we krwi.
W zależności od głównej przyczyny cukrzycę typu II dzieli się na cukrzycę typu II z dominującą insulinoopornością i względnym niedoborem insuliny oraz cukrzycę typu II z dominującym zaburzeniem wydzielania insuliny z insulinoopornością lub bez.
Inne specyficzne typy cukrzycy
Inne specyficzne formy choroby obejmują patologie z wyraźnym składnikiem genetycznym, związane z chorobami zakaźnymi lub przyjmowaniem niektórych leków i inne.
Genetyczne defekty funkcji komórek β trzustkitego rodzaju choroby, w rozwoju których wyraźnie stwierdzono wadliwy gen.
Genetyczne defekty działania insulinyrozwój patologii związany jest z obwodowym działaniem insuliny, które zostaje zakłócone z powodu mutacji w genie receptora insuliny.
Choroby zewnątrzwydzielniczej trzustki.Na przykład przewlekłe zapalenie trzustki i inne patologie zapalne.
Endokrynopatiepatologie związane z nadmiernym wydzielaniem innych hormonów, takie jak akromegalia, choroba Cushinga, nadczynność tarczycy.
Cukrzyca polekowa lub chemiczna, może wystąpić podczas przyjmowania substancji hormonalnie czynnych, agonistów receptorów α i β-adrenergicznych, leków psychoaktywnych, moczopędnych i chemioterapeutycznych.
Cukrzyca związana z chorobami zakaźnymi.Z reguły choroba rozwija się z powodu infekcji wirusowych (patogeny: Coxsackie, różyczka, wirusy Epsteina Barra).
Niezwykłe formy cukrzycy o podłożu immunologicznym.Na przykład zespół bezruchu i sztywności, toczeń rumieniowaty układowy.
Inne zespoły genetyczne, czasami w połączeniu z cukrzycą.
Cukrzyca ciążowa
Po raz pierwszy pojawia się w czasie ciąży i charakteryzuje się zmniejszeniem wrażliwości komórek na glukozę. Uważa się, że choroba rozwija się z powodu braku równowagi hormonów. Po porodzie stan wraca do normy lub może rozwinąć się w cukrzycę typu II.
Przyczyny cukrzycy
Cukrzyca rozwija się z różnych powodów, w tym z powodu chorób genetycznych i autoimmunologicznych, przewlekłych chorób trzustki i nawyków żywieniowych.
Najczęstsze przyczyny cukrzycy:
- nieprawidłowe działanie układu odpornościowego, przez co atakuje komórki trzustki;
- choroby genetyczne upośledzające wrażliwość tkanek na glukozę, zmieniające pracę trzustki oraz ograniczające lub całkowicie zatrzymujące syntezę insuliny niezbędnej do wchłaniania glukozy;
- infekcje wirusowe Wirusy Coxsackie, różyczka, Epstein Barr, retrowirusy mogą przenikać do komórek trzustki i niszczyć narząd;
- choroby przewlekłe atakujące trzustkę, mukowiscydozę, zapalenie trzustki, hemochromatozę;
- choroby endokrynologiczne zespół Cushinga, akromegalia;
- toksyny (na przykład rodentycydy stosowane do zabijania gryzoni, metale ciężkie, azotany);
- nawyki żywieniowe nadmiar tłuszczów i węglowodanów prostych w diecie może prowadzić do otyłości i zmniejszenia wrażliwości komórek na insulinę;
- leki, niektóre leki hormonalne (w szczególności glikokortykosteroidy), niektóre leki stosowane w leczeniu chorób serca i układu nerwowego, preparaty witamin z grupy B (w przypadku spożycia w nadmiarze).
Czynniki ryzyka cukrzycy
W zależności od rodzaju cukrzycy czynniki ryzyka choroby są różne.
Czynniki ryzyka cukrzycy typu I:
- dziedziczność - prawdopodobieństwo zachorowania jest wyższe, jeśli krewni chorują na cukrzycę;
- Niektóre infekcje wirusowe (np. różyczka, mononukleoza zakaźna) mogą wywołać reakcję autoimmunologiczną w organizmie, powodując atak układu odpornościowego na komórki trzustki.

Nadwaga nie powoduje cukrzycy typu I, ale zwiększa ryzyko rozwoju cukrzycy typu II.
Najczęstsze czynniki ryzyka cukrzycy typu II, które nie są bezpośrednio związane ze wzrostem poziomu glukozy we krwi: nadwaga, siedzący tryb życia, ciąża itp.
Podczas wysiłku fizycznego glukoza jest aktywnie rozkładana w celu wytworzenia energii, a substratem wykorzystywane są substancje dostarczane z pożywieniem, a także własne zapasy tłuszczu organizmu. Wraz z otyłością zwiększa się objętość i odpowiednio powierzchnia błon tłuszczu i innych komórek zawierających wtrącenia lipidowe, zmniejsza się względna gęstość receptorów insuliny na jednostkę powierzchni, w wyniku czego komórki stają się mniej wrażliwe na insulinę i wchłaniają gorsza glukoza.
Czynniki ryzyka cukrzycy typu II:
- nadwaga i otyłość;
- siedzący tryb życia (bez aktywności fizycznej glukoza rozkłada się wolniej, przez co komórki mogą stać się mniej wrażliwe na insulinę);
- cukrzyca u krewnych;
- wiek powyżej 45 lat;
- stan przedcukrzycowy to stan, w którym poziom glukozy we krwi przez długi czas utrzymuje się na górnej granicy normy. O stanie przedcukrzycowym mówimy, gdy analiza wykazuje wartości od 5, 6 do 6, 9 mmol/l;
- cukrzyca w czasie ciąży (cukrzyca ciążowa);
- urodzenie dziecka o wadze powyżej 4 kg;
- depresja;
- choroby układu krążenia;
- nadciśnienie tętnicze (ciśnienie powyżej 140/90 mm Hg);
- wysoki poziom „złego" cholesterolu o dużej gęstości (ponad 0, 9 mmol/l) i trójglicerydów (ponad 2, 82 mmol/l);
- zespół policystycznych jajników.
Objawy cukrzycy
Cukrzyca typu I zwykle objawia się wyraźnymi objawami; inne typy chorób mogą rozwijać się niezauważone przez długi czas.
Typowe objawy cukrzycy:
- silne pragnienie;
- słabość;
- częste oddawanie moczu;
- moczenie nocne u dzieci, które wcześniej nie moczyły łóżka;
- nagła utrata masy ciała bez wyraźnej przyczyny;
- ciągłe silne uczucie głodu;
- częste infekcje dróg moczowych lub infekcje grzybicze.
Osobno istnieją tzw. objawy wtórne cukrzycy, które pojawiają się w późniejszych stadiach choroby i sygnalizują powikłania.
Wtórne objawy cukrzycy:
- swędząca skóra;
- mdłości;
- wymiociny;
- ból brzucha;
- suchość w ustach;
- słabe mięśnie;
- rozmazany obraz;
- słabo gojące się rany;
- drętwienie palców u rąk i nóg;
- acanthosis nigricans ciemnienie skóry szyi, pod pachami, łokciami i kolanami;
- plamy barwnikowe dermopatii cukrzycowej z zanikiem i łuszczeniem się skóry, zlokalizowane na zgięciach kończyn dolnych, często pojawiają się z powodu złego gojenia się ran nóg;
- pęcherzyca cukrzycowa na kończynach dolnych o wielkości od kilku milimetrów do kilku centymetrów. Najczęściej występują u pacjentów w podeszłym wieku z długotrwałą cukrzycą;
- ból głowy;
- zapach acetonu z ust.
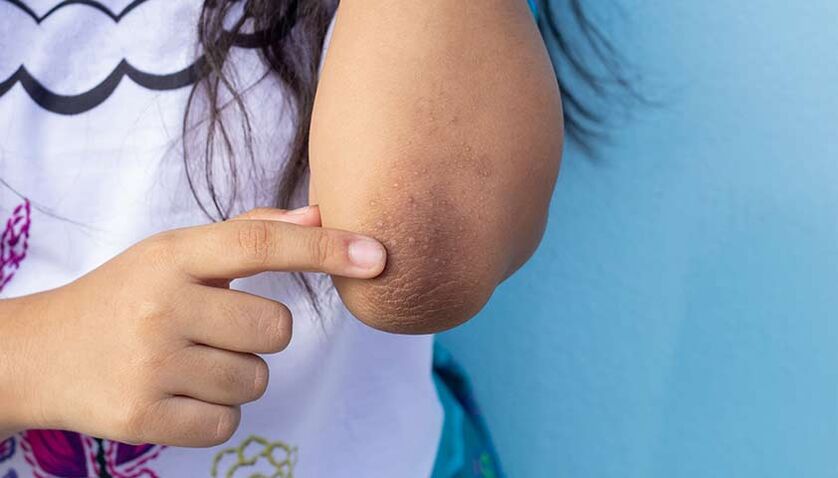
Acanthosis nigricans, czyli ciemnienie skóry na szyi, kolanach, łokciach i pod pachami, może być oznaką cukrzycy.
Powikłania cukrzycy
Powikłania zwykle rozwijają się u pacjentów z zaawansowaną cukrzycą i obejmują retinopatię, nefropatię i polineuropatię.
Zniszczenie dużych naczyń prowadzi do miażdżycy, zawału mięśnia sercowego, udaru mózgu i encefalopatii.
Stałe monitorowanie poziomu glukozy we krwi i przyjmowanie leków obniżających jej poziom może zapobiec lub opóźnić nieodwracalne powikłania cukrzycy.
Ponadto zaburzona jest regeneracja małych naczyń. Z tego powodu rany na ciele nie goją się dobrze. Tak więc nawet małe skaleczenie może przekształcić się w głęboko ropiejący wrzód.
Śpiączka cukrzycowa
Śpiączka cukrzycowa to powikłanie cukrzycy związane ze zbyt wysokim lub odwrotnie niskim poziomem cukru we krwi.
W zależności od stężenia glukozy we krwi, śpiączkę cukrzycową dzieli się na dwa typy: hipoglikemiczną (związaną ze spadkiem poziomu cukru) i hiperglikemiczną (spowodowaną wzrostem jej poziomu).
Śpiączka hipoglikemicznawystępuje zwykle u osób chorych na cukrzycę leczonych insuliną.
Przyczyną takiej śpiączki jest nadmiar insuliny, która uniemożliwia organizmowi podniesienie poziomu glukozy we krwi do normalnego poziomu. Dzieje się tak często, gdy dawka insuliny jest źle obliczona lub zaburzona jest dieta, w której ilość podawanej insuliny nie odpowiada porcji węglowodanów ze spożywanego pożywienia.
Prekursory śpiączki hipoglikemicznej:
- drżenie w ciele,
- dreszcze,
- zawroty głowy,
- nerwowość lub niepokój
- silny głód
- mdłości,
- niewyraźne widzenie,
- zaburzenia rytmu serca.
„Zasada 15", aby zapobiec hipoglikemii w cukrzycy:
Jeśli poziom „cukru" się obniży, należy zjeść 15 g węglowodanów szybkich (wypić sok, zażyć tabletkę glukozy) i po 15 minutach zmierzyć poziom glukozy we krwi. Jeśli jego poziom jest niski, zjedz kolejne 15 g szybkich węglowodanów. Powtarzaj te kroki, aż poziom cukru wzrośnie do co najmniej 3, 9 mmol/l.
W rzadkich przypadkach niski poziom cukru we krwi może spowodować omdlenie. W takiej sytuacji potrzebuje pilnego zastrzyku hormonu glukagonu, który wykonuje pracownik karetki pogotowia.
Niektórzy błędnie uważają, że osobie znajdującej się w śpiączce hipoglikemicznej należy wlać do ust słodki płyn. Jednak tak nie jest i jest obarczone asfiksją (uduszeniem).
Śpiączka hiperglikemicznatowarzyszy ostry brak insuliny, który może być spowodowany silnym stresem lub niewystarczającą dawką insuliny po posiłkach.

Mówi się, że niebezpieczna hiperglikemia występuje, gdy poziom glukozy we krwi przekracza 13, 9 mmol/l.
Objawy hiperglikemii:
- silne pragnienie
- częste oddawanie moczu,
- skrajne zmęczenie
- niewyraźne widzenie,
- zapach acetonu lub owocowego oddechu,
- nudności i wymioty,
- ból brzucha,
- szybkie oddychanie.
Jeśli pojawią się takie objawy, należy jak najszybciej usiąść, poprosić inne osoby o wezwanie karetki lub samemu wezwać karetkę.
Rozpoznanie cukrzycy
Jeśli u danej osoby występują objawy zwiększonego stężenia cukru we krwi: ciągłe pragnienie, częste oddawanie moczu, ogólne osłabienie, niewyraźne widzenie, drętwienie kończyn, należy jak najszybciej zgłosić się do lekarza pierwszego kontaktu.
Najczęściej jednak cukrzyca rozwija się bezobjawowo, dlatego zaleca się, aby raz w roku wszyscy ludzie poddawali się badaniom przesiewowym, aby wykryć chorobę we wczesnym stadium i zapobiec rozwojowi powikłań.
Z jakim lekarzem powinienem się skontaktować, jeśli podejrzewam cukrzycę?
Z reguły ludzie najpierw zwracają się do lekarza pierwszego kontaktu. Jeśli podejrzewa się cukrzycę, kieruje ich do wyspecjalizowanego specjalisty, który leczy patologie metaboliczne, endokrynologa.
Podczas konsultacji lekarz przeprowadzi ankietę i badanie, a w celu potwierdzenia diagnozy i określenia ciężkości cukrzycy przepisze badania laboratoryjne i instrumentalne.
Kontrola
Jeśli podejrzewa się cukrzycę, lekarz wyjaśni historię choroby: przypadki choroby u krewnych, przewlekłe patologie trzustki, styl życia, niedawne choroby zakaźne.
Podczas badania nie można wykryć żadnych specyficznych objawów cukrzycy.
Podczas badania lekarz oceni także stan skóry: w przypadku cukrzycy mogą pojawić się na niej ciemne plamy rogowacenia ciemnego. Dodatkowo specjalista może wykonać szybki test glukozy. Przekroczenie normalnych wartości jest powodem do dogłębnego zbadania.
Metody badań laboratoryjnych
W celu diagnozy zaleca się badanie poziomu glukozy we krwi. Jej wysoki poziom w połączeniu z charakterystycznymi objawami, takimi jak ciągłe pragnienie, częste oddawanie moczu, częste choroby zakaźne, jest wyraźnym sygnałem cukrzycy.
Stężenie glukozy we krwi mierzy się za pomocą jednego z następujących badań: badania poziomu glukozy w osoczu na czczo i po posiłku, poziomu hemoglobiny glikowanej (HbA1c), który odzwierciedla średni poziom cukru we krwi z ostatnich 3 miesięcy.
Za prawidłowy uważa się poziom HbA1c nie większy niż 6, 0% (42 mmol/l), a poziom glukozy nie większy niż 5, 5 mmol/l.
Aby postawić trafną diagnozę, badanie przeprowadza się co najmniej dwukrotnie w różnych dniach. Jeżeli wyniki są niejednoznaczne, wykonuje się test tolerancji glukozy, który pozwala wykryć zaburzoną wrażliwość komórek na glukozę.
Ponadto lekarz może zlecić dodatkowe badania w celu odróżnienia cukrzycy typu 1 od cukrzycy typu 2: badanie autoprzeciwciał i badanie obecności ciał ketonowych w moczu.
Przeciwciała są zwykle obecne u osób chorych na cukrzycę typu I, a ciała ketonowe u chorych na cukrzycę typu II.
Aby ocenić wrażliwość komórek na insulinę, lekarz może zlecić wykonanie badania polegającego na wyliczeniu wskaźnika HOMA-IR (ang. Homeostasis model Assessment of insulinooporność), który uwzględnia poziom glukozy i insuliny we krwi.
W przypadku podejrzenia dziedzicznej postaci cukrzycy eksperci mogą zalecić wykonanie badań genetycznych w celu wykrycia mutacji związanych z dziedzicznymi postaciami cukrzycy i nietolerancją glukozy.
Instrumentalne metody badawcze
Badania instrumentalne pozwalają wykryć powikłania cukrzycy: uszkodzenie siatkówki, uszkodzenie serca, naczyń krwionośnych, nerek, zaburzenia przewodnictwa nerwowego.
Zalecane jest badanie ultrasonograficzne narządów wewnętrznych w celu oceny stanu nerek i trzustki. Ponadto lekarz może skierować pacjenta na badanie EKG w celu wykrycia nieprawidłowości w sercu.
Aby zdiagnozować zaburzenia wzroku, należy skonsultować się z okulistą. Podczas badania okulistycznego lekarz ocenia stan siatkówki oraz bada rogówkę za pomocą lampy szczelinowej lub za pomocą oftalmoskopu.
Leczenie cukrzycy
Na cukrzycę nie ma lekarstwa. Terapia ma na celu utrzymanie akceptowalnego poziomu glukozy we krwi i zapobieganie powikłaniom choroby.
Osoby, u których zdiagnozowano cukrzycę, muszą regularnie mierzyć poziom glukozy we krwi, wstrzykiwać insulinę w przypadku cukrzycy typu 1 lub przyjmować tabletki w przypadku cukrzycy typu 2 lub wstrzykiwać insulinę, aby kontrolować poziom cukru we krwi.
Aby zapobiec powikłaniom choroby, lekarz może zalecić inne leki. Na przykład leki kontrolujące ciśnienie krwi, rozrzedzające krew i zapobiegające chorobom sercowo-naczyniowym, a także leki obniżające poziom cholesterolu we krwi.
Monitorowanie poziomu glukozy we krwi
Do monitorowania poziomu glukozy we krwi wykorzystuje się klasyczne glukometry oraz nowoczesne systemy ciągłego monitorowania.
Glukometr to urządzenie wyposażone w cienką igłę. Osoba kłuje się nim w palec i kapie krwią na specjalny pasek testowy. Glukometr natychmiast pokazuje wynik.
Systemy monitorowania to czujniki instalowane na ramieniu, brzuchu lub nodze. Czujniki te stale monitorują poziom glukozy we krwi. Dane z urządzenia są automatycznie pobierane na specjalny monitor lub do aplikacji w telefonie. Urządzenia takie mogą sygnalizować skoki poziomu cukru we krwi, wykreślać krzywe stężenia glukozy w określonym czasie, wysyłać informacje do lekarza, a nawet wydawać zalecenia dotyczące postępowania w sytuacjach awaryjnych i rutynowych oraz konieczności zmiany taktyki leczenia cukrzycy.
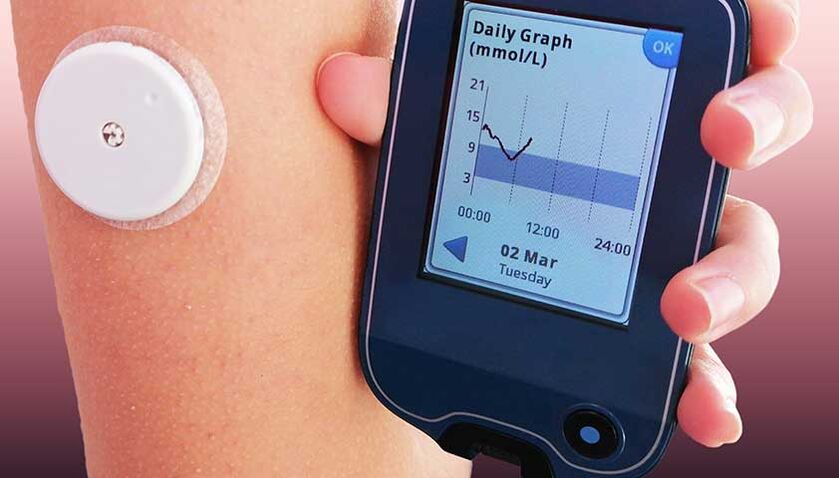
Noszenie systemu monitorującego nie boli; nie jest odczuwalne na ciele.
Dieta dla cukrzycy
Nie ma specjalnej diety dla osób chorych na cukrzycę, jednak ważne jest, aby osoby z tą diagnozą liczyły ilość spożywanych codziennie węglowodanów i prowadziły dzienniczek posiłków.
Liczenie węglowodanów
Węglowodany w największym stopniu wpływają na poziom cukru we krwi, dlatego ważne jest, aby osoby chore na cukrzycę nie eliminowały ich, ale liczyły.
Podstawą diety osób chorych na cukrzycę leczonych insuliną jest liczenie węglowodanów. Aby to zrobić, użyj uniwersalnej jednostki chleba z parametrami (XE).
1 XE odpowiada około 15 g węglowodanów netto lub 20–25 g chleba i zwiększa poziom glukozy we krwi średnio o 2, 77 mmol/l. Aby wchłonąć taką ilość glukozy, wymagana jest dawka insuliny wynosząca 1, 4 jednostki.
Ilość węglowodanów w diecie osoby chorej na cukrzycę typu I nie powinna przekraczać średnio 17 jednostek chleba dziennie.
Ilość węglowodanów, jaką normalnie toleruje osoba chora na cukrzycę, różni się w zależności od osoby i zależy od masy ciała, poziomu aktywności fizycznej, dziennego zapotrzebowania kalorycznego i sposobu metabolizowania węglowodanów przez organizm.
Możesz obliczyć wymaganą ilość węglowodanów dziennie u dietetyka lub lekarza. Po przeliczeniu spożywanych węglowodanów na jednostki chleba lekarz pomoże określić ilość insuliny niezbędną do wchłonięcia glukozy. Z biegiem czasu osoba nauczy się to obliczać samodzielnie.
Ponadto istnieją inne zalecenia dietetyczne dla osób chorych na cukrzycę:
- ograniczyć spożycie kalorii u wszystkich pacjentów z nadwagą;
- minimalizować zawartość tłuszczów (głównie pochodzenia zwierzęcego) i cukrów w żywności;
- spożywaj węglowodany głównie pochodzące z warzyw, produktów pełnoziarnistych i produktów mlecznych;
- wykluczyć lub ograniczyć spożycie napojów alkoholowych (nie więcej niż 1 jednostka konwencjonalna dla kobiet i 2 jednostki konwencjonalne dla mężczyzn dziennie).
Prognozowanie i zapobieganie cukrzycy
Cukrzyca jest chorobą przewlekłą, której nie można całkowicie wyleczyć. Jednak leki i zdrowsze zmiany w stylu życia pomagają uniknąć powikłań i spowalniają postęp choroby.
Bez leczenia rokowanie w przypadku cukrzycy jest niekorzystne: osoba może umrzeć z powodu uszkodzenia układu sercowo-naczyniowego.
Sposoby zapobiegania cukrzycy:
- regularna aktywność fizyczna;
- zróżnicowana dieta zawierająca wystarczającą ilość błonnika, białka, tłuszczu i węglowodanów;
- zdrowa kontrola wagi;
- ograniczenie spożycia alkoholu;
- rzucenie alkoholu i palenia.
Żywienie w profilaktyce cukrzycy typu II
Ważną częścią profilaktyki cukrzycy typu II jest zdrowa i zróżnicowana dieta. W tym celu opracowano zasadę, czyli metodę zdrowego talerza.
Metoda zdrowego talerza dzieli żywność na pięć głównych grup: owoce i warzywa, węglowodany o powolnym uwalnianiu, nabiał, białka i tłuszcze. Możesz połączyć te grupy za pomocą zwykłego talerza. Owoce i warzywa powinny stanowić jedną trzecią lub połowę tego. Wolne węglowodany o jedną trzecią lub trochę więcej. Pozostałą część zajmują produkty mleczne, nieco więcej produktów białkowych, a niewielką część tłuszcze.

Jedzenie zgodnie z zasadą zdrowego talerza: połowa to błonnik, ⅓ wolne węglowodany, reszta pokarmy białkowe.
Ponadto należy przestrzegać innych ważnych zasad zdrowego odżywiania:
- pić według pragnienia;
- jedz mniej soli, nie więcej niż łyżeczkę (5–6 g) dziennie;
- ograniczyć spożycie tłuszczów trans (występujących w wielu przygotowanych i przetworzonych produktach typu fast food, ciastach i wypiekach);
- ograniczyć spożycie tłuszczów nasyconych (występujących w słodkich wypiekach, tłustych mięsach, kiełbasach, maśle i smalcu);
- jedz mniej cukru, nie więcej niż 7 łyżeczek (30 g) dziennie.
























